Höhere Effizienz im System ermöglichen
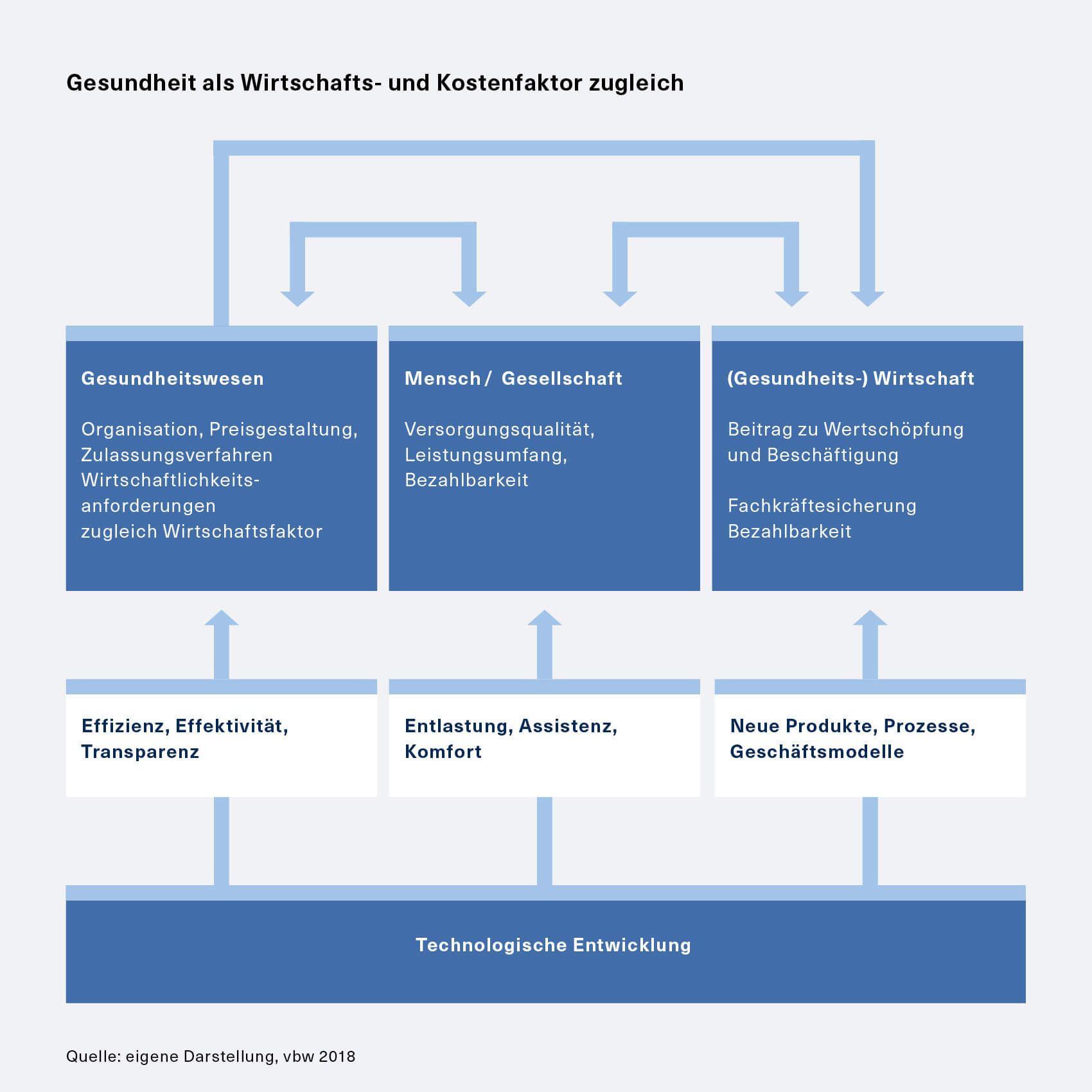
Das Gesundheitssystem ist heute von einer Reihe von Ineffizienzen geprägt, deren Beseitigung ein entscheidender Schritt sowohl in Bezug auf die Bezahlbarkeit als auch die Gewährleistung einer bestmöglichen Versorgung wäre.
Neben Prozessen und Akteuren, die zu wenig miteinander vernetzt und aufeinander abgestimmt sind, verhindern auch die Zulassungs-, Erstattungs- und Abrechnungsverfahren eine optimale Versorgung (d. h. den Einsatz von Produkten oder Methoden, die für den Patienten besser wären) sowie eine sinnvolle Mittelallokation. Dreh- und Angelpunkt für eine Verbesserung der Effizienz und des Gesamtsystems sind eine systematische Erfassung, Auswertung und Nutzung von Daten über eine elektronische Patientenakte.
Freiwerdende Kapazitäten sollten nicht ausschließlich für Einsparungen, sondern insbesondere auch für mehr Zeit am Patienten – sowohl in der Pflege als auch im ärztlichen Bereich – und eine sorgfältigere Dokumentation z. B. von Arzneimittelunverträglichkeiten genutzt werden. Heute verbringt ein Arzt trotz langer Wochenarbeitszeiten im Schnitt nur rund acht Minuten mit dem einzelnen Patienten. Auch im Bereich der Pflege müssen die Betreuungssituation verbessert und zugleich das Personal entlastet sowie der Pflegeberuf attraktiver gemacht werden.
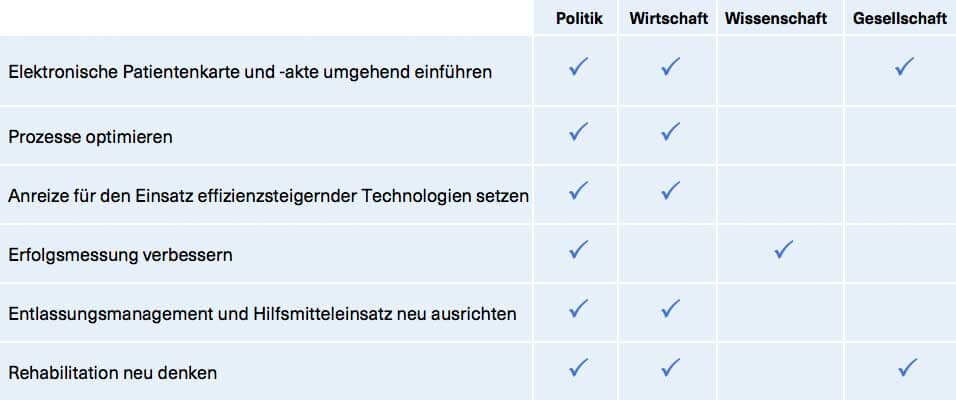
Der Zukunftsrat empfiehlt
Elektronische Karte und Akte
Die umfassende digitale Speicherung der Gesundheitsdaten – ob auf einer Karte oder in anderer Weise (in Norwegen beispielsweise über eine App) – ist ein Muss. Erst dieses System und die darauf aufbauende Datennutzung ermöglichen wesentliche weitere Verbesserungen sowohl bei der Versorgungsqualität als auch der Optimierung von Prozessen.
Die elektronische Patientenakte ermöglicht unter anderem eine Unterstützung der fachärztlichen Versorgung, vor allem bei komplexen Herausforderungen, chronischen oder seltenen Erkrankungen, eine bessere Notfallversorgung, eine Verringerung der Risiken aus Medikamentenunverträglichkeiten und Wechselwirkungen und übergreifende Erkenntnisse für die Entwicklung neuer oder die Verbesserung bestehender Therapien. In Deutschland wird die Anzahl medikamentenbedingter Todesfälle auf rund 25.000 im Jahr geschätzt, die Anzahl der Fälle ernster Nebenwirkungen liegt im deutlich sechsstelligen Bereich. Etwa acht Prozent der Notfallpatienten in der Klinik Fürth werden aufgrund von Medikamentennebenwirkungen eingeliefert, andere Kliniken melden ähnliche Zahlen. Die Hauptursachen liegen in der Nichtbeachtung von Wechselwirkungen zwischen Medikamenten und in der fehlenden Berücksichtigung individueller Arzneimittelunverträglichkeiten. Ein Teil dieser Fälle könnte alleine mit besserer Datenerfassung verhindert werden.
Aktuell gibt es zwar eine elektronische Gesundheitskarte, die aber keine relevanten Gesundheitsdaten enthält. Die Gründe dafür, dass Deutschland heute so weit hinter den Möglichkeiten zurückbleibt, sind nur eingeschränkt technischer Natur. Die mit diesen Mitteln mögliche stärkere Transparenz und Effizienz im Gesundheitswesen wird nicht von allen Mitwirkenden gleichermaßen angestrebt. Hinzu kommt, dass durch das sehr komplex organisierte Gesundheitswesen eine große Anzahl gesetzlicher und privater Krankenkassen und unterschiedlicher Leistungserbringer eine Vereinheitlichung im Sinne von Patientenkarte und Patientenakte auch aus organisatorischen Gründen schwierig ist. So hat beispielsweise Dänemark ein staatliches Gesundheitswesen und damit in ganz anderer Weise die Möglichkeit, Prozesse so zu vereinheitlichen, dass die digitalisierte Patientenakte ebenso effizient wie effektiv ist.
Prozessoptimierung
Die Abläufe in Arztpraxen, Krankenhäusern und Pflegeeinrichtungen müssen insbesondere über einen wesentlich stärkeren IT-Einsatz und eine Automatisierung von Prozessen (z. B. Ressourcenplanung, Abrechnungswesen etc.) optimiert werden. Erster Schritt muss allerdings die Optimierung und Standardisierung der zu digitalisierenden Prozesse sein: Digitalisierung z. B. des Krankenhausbetriebs bedeutet mehr als nur den Ersatz des Notizblocks durch ein Tablet. Die Umstellung der Prozesse erfordert sowohl ein professionelles Change-Management als auch Schulungen für das medizinische und sonstige Personal.
Vorbild jedenfalls für diejenigen Teilbereiche, in denen es nicht unmittelbar um den persönlichen Kontakt zum Patienten als Teil von Diagnose und Therapie geht, kann die Prozessoptimierung in der Industrie sein. Die Einbindung entsprechender fachfremder Experten für die Neugestaltung der Prozesse im medizinischen Bereich ist dafür ein vielversprechender Ansatz.
Neben den administrativen Prozessen müssen aber auch weitere Aspekte wesentlich stärker berücksichtigt werden, wie beispielsweise der Einsatz ergonomisch gestalteter Technik, die den Arzt und das sonstige Heil- und Pflegepersonal körperlich entlastet. Die Nutzung entsprechender Systeme erhält nicht nur deren Gesundheit, sondern fördert auch die Arbeitsplatzattraktivität und verringert das Risiko versehentlicher Verletzung des Patienten. All das nützt letztlich wiederum auch dem für die Praxis, Klinik oder Pflegeeinrichtung wirtschaftlich Verantwortlichen.
Das heutige System der Fallpauschalen fördert den Einsatz solcher Verfahren nicht, ebenso wenig wie den Einsatz schonender Operationen oder Techniken, die den Patienten weniger belasten (z. B. minimalinvasive Eingriffe mit moderner Roboterchirurgie, wodurch Schmerzen und Narben reduziert werden) oder die Rehabilitationszeit nennenswert verkürzen. Es muss daher dringend reformiert werden.
Anreize für den Einsatz effizienzsteigernder Technologien setzen
In der bestehenden Systematik führen bestimmte technologische Neuerungen – insbesondere im Bereich der Datenverarbeitung – zu deutlichen Effizienzgewinnen bei den Krankenkassen, während die niedergelassenen Ärzte zunächst vor allem Aufwand für sich sehen. Hier muss zum einen von Wissenschaft, Ärzteschaft und Staat Überzeugungsarbeit geleistet, also Möglichkeiten (Use Cases) und Nutzen aufgezeigt werden (heute verbringt ein Arzt z. B. rund 30 Prozent der Zeit mit administrativen Aufgaben), zum anderen sollte über Incentives nachgedacht werden, um die Motivation zu erhöhen.
Erfolgsmessung und
Outcome-Elemente
Produktivität und Effizienz können im Gesundheitsbereich nicht alleine an einfachen Faktoren wie der Anzahl behandelter Fälle pro Arzt oder Klinik gemessen werden, weil dadurch massive Fehlanreize ausgelöst würden. Gleiches gilt beispielsweise für die Einhaltung fester Budgets durch die Ärzte, da deren Überschreitung regelmäßig zu Interessenskonflikten führt. Wir müssen also andere Wege für die Erfolgsmessung finden.
Es muss z. B. einen regelmäßigen Abgleich mit vergleichbaren Ländern geben, bei dem u. a. Verschreibungshäufigkeit, Medikation und angewandte Therapiemethoden für bestimmte Erkrankungen der jeweiligen Entwicklung der (Rück-)Fallzahlen und weiteren Faktoren (z. B. Lebenserwartung) gegenübergestellt werden, um frühzeitig Hinweise auf mögliche Fehlanreize im eigenen System und erfolgversprechende Ansätze in anderen Systemen zu erhalten.
Möglichkeiten zur Einführung von Outcome-Elementen, d. h. am Behandlungserfolg orientierte Vergütung bzw. Erstattung, müssen ebenfalls g prüft werden, weil sie einen Anreiz für qualitative Verbesserungen setzen können. Dabei müssen allerdings unter anderem Vorerkrankungen und sonstige besondere Risikofaktoren angemessen berücksichtigt werden, um Fehlanreize (Auswahl der Patienten nach günstiger Prognose bzw. Ausschluss bestimmter Risiken) zu vermeiden.
Wichtig ist allerdings, dass Ärzte und Kliniken nicht einem noch höheren Umsatzdruck ausgesetzt werden. Im Zentrum muss der Therapieerfolg stehen, der langfristig nicht nur dem Patienten, sondern auch – über die Vermeidung von Anschlussbehandlungen – dem Gesundheitssystem insgesamt nützt.
Entlassungsmanagement und Hilfsmitteleinsatz
Gegenwärtig zeigen sich bei der Entlassung aus der stationären Behandlung verschiedene Ineffizienzen, etwa bei Hilfsmitteln, die während des Krankenhausaufenthalts Sache des Krankenhauses sind, ab Entlassung aber über den Leistungserbringer abgerechnet werden. Dies gilt insbesondere bei individuell angepassten Hilfsmitteln sowie bei der Nachsorge und der medikamentösen Behandlung. Kurzzeitig gebauchte Hilfsmittel können heute kaum erneut eingesetzt werden, weil dafür geklärt werden müsste, wer Betreiber ist und die Verantwortung übernimmt. Daher werden gerade Standard-Hilfsmittel immer wieder neu angeschafft. Hier müssen die Prozesse und Regularien im Sinne eines übergreifenden Ansatzes angepasst werden.
Bei den Ausschreibungen im Hilfsmittelbereich bestimmt unter den Vergabekriterien zu oft alleine der Preis über den Erfolg, teilweise auch mit einem höheren Gewicht als gesetzlich vorgesehen (§ 127 Abs. 1 SGB: max. 50 Prozent). Beispiele aus der Vergangenheit zeigen, dass das oft mit erheblichen Qualitätseinbußen verbunden ist bzw. die Versicherten Aufzahlungen leisten müssen, um ihren bisherigen Versorgungsstandard halten zu können. Ein Beispiel sind Inkontinenzprodukte, wo dem Kunden nur die Wahl zwischen einem Billigprodukt in schlechter Qualität im Rahmen des Leistungsverzeichnisses oder einem Premiumprodukt gegen Aufpreis bleibt. Durch ein Ausschreibungsgeschehen, das einseitig besonders preisaggressive Bieter bevorzugt, die einen minimalen Gewinn in Kauf nehmen, um Marktmacht zu erreichen und letztlich an Zusatzleistungen zu verdienen, werden nicht nur die Standards sukzessive nach unten gesetzt, sondern auch das Marktgefüge verzerrt. Im Sinne einer angemessenen Patientenversorgung muss der Qualität wieder ein höherer Stellenwert eingeräumt werden, sei es durch eine deutlich stärkere Berücksichtigung bei Ausschreibungen (mindestens unter konsequenter Einhaltung des gesetzlichen Rahmens), sei es durch Vorgaben zum verstärkten Einsatz von sogenannten Verhandlungsverträgen anstelle von Ausschreibungen. Dabei muss auch berücksichtigt werden, dass es z. B. im Bereich Orthopädietechnik nicht alleine um das Produkt geht, sondern auch um eine Dienstleistung am Patienten.
Rehabilitation
Die Dauer von Rehabilitationsmaßnahmen muss weiter optimiert, innovative Rehabilitationsmaßnahmen müssen gefördert, ein bedarfsgerechtes Angebot vorgehalten und die Schnittstellen zwischen Akutversorgung und Reha-Einrichtungen verbessert werden. Auch hier können neue Technologien (z. B. Wearables + Datenanalyse) einen erheblichen Beitrag leisten, etwa eine Bandage zur Rehabilitation nach Kreuzbandrissen, die feststellt, ob die Übungen richtig gemacht werden, und Feedback gibt; zusätzlich kann über die Datenanalyse der Arzt bei der Beurteilung der Frage unterstützt werden, ob und wann der Patient nach der Reha-Phase wieder Sport treiben darf.